Highlights congreso AHA 2025
- Dr. Gonzalo Perez
- noviembre 19, 2025
- Highlights Congresos
- American Heart Association, Congresos, Highlights
- 0 Comments
El congreso de la Asociación Americana del Corazón (AHA – American Heart Association) hace tan sólo unos días, desde la ciudad de Nueva Orleans, en Estados Unidos, trajo consigo la presentación de numerosos ensayos clínicos, algunos de mucho interés por sus resultados y diseños.
Aquí les presentamos un breve resumen de algunos de los ensayos más relevantes y publicados en simultáneo en revistas médicas de alto impacto.
EVOLOCUMAB EN PACIENTES SIN INFARTO DE MIOCARDIO O STROKE PREVIO – Estudio VESALIUS CV
El iPCSK9 evolocumab reduce el riesgo de eventos cardiovasculares mayores (MACE) en pacientes con antecedentes de infarto de miocardio, stroke o enfermedad vascular periférica sintomática. Sin embargo, no se conoce el efecto de este fármaco en el riesgo de MACE sobre pacientes sin enfermedad vascular previa.
El estudio VESALIUS CV fue un estudio internacional, doble ciego, aleatorizado, placebo-controlado, que evaluó el evolocumab en pacientes con aterosclerosis o diabetes mellitus, sin infarto de miocardio o stroke previo, con un LDL-C de al menos 90 mg/dl. Los pacientes fueron aleatorizados a recibir 140 mg de evolocumab cada 2 semanas o placebo. Los dos puntos finales primarios fueron un compuesto de muerte de causa coronaria, infarto de miocardio o stroke isquémico (MACE 3-puntos) y el compuesto de MACE 3-puntos o revascularización arterial guiada por isquemia (MACE 4-puntos).
Se aleatorizaron 12257 pacientes (6129 evolocumab y 6128 placebo), con un promedio de edad de 66 años, 43% mujeres, 58% diabetes, el 68% de los pacientes recibían estatinas de alta intensidad y un 19% de moderada-baja intensidad. El estudio tuvo un seguimiento de 4.6 años.
El MACE 3-puntos ocurrió en 336 pacientes (estimación Kaplan Meier a 5 años, 6.2%) en el grupo evolocumab y 443 pacientes (8%) en el grupo placebo (Hazard ratio 0,75, intervalo confianza 95% 0,65-0,86; P<0,001). El MACE 4-puntos ocurrió en 747 pacientes (estimación Kaplan Meier 5 años 13.4%) en el grupo evolocumab y 907 (16.2%) en el grupo placebo (Hazard ratio 0,81, IC 95% 0,73-0,89; P<0,001).
No se reportaron diferencias entre ambos grupos en términos de eventos de seguridad.
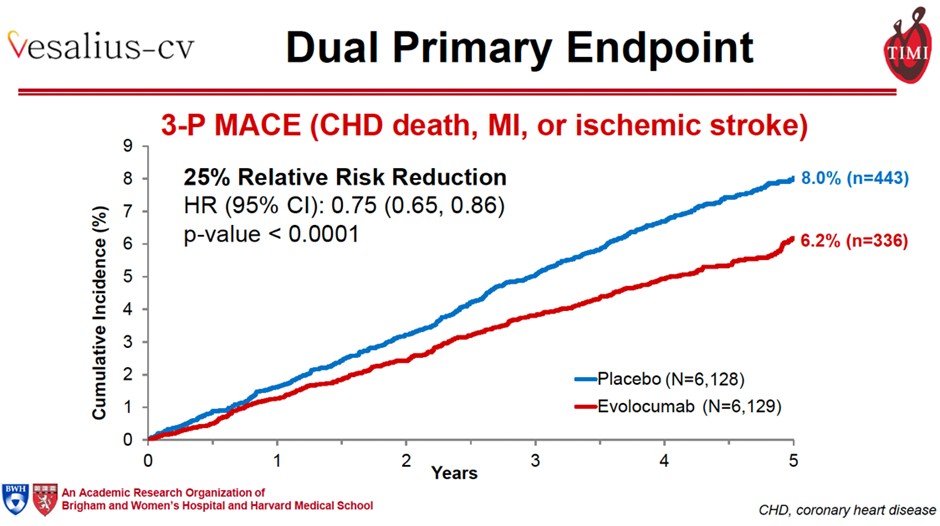
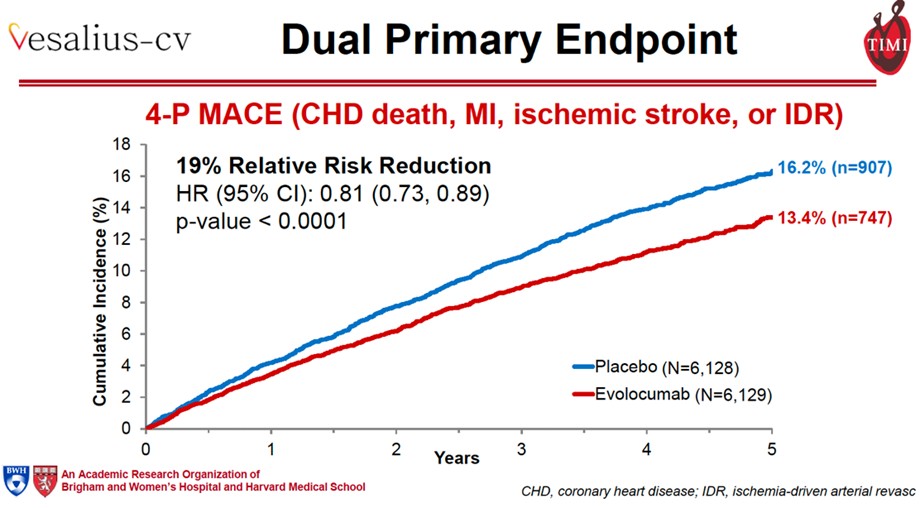
Los autores concluyen que en pacientes con enfermedad aterosclerótica o diabetes pero sin antecedentes de infarto de miocardio o accidente cerebrovascular, el evolocumab presentó menor riesgo de eventos cardiovasculares combinados en comparación con placebo.
Comentario: En pacientes con aterosclerosis documentada o diabetes, pero sin evidencia de eventos cardiovasculares previos, el tratamiento con iPCSK9 se presenta como una opción terapéutica, sumado al tratamiento de primera línea como lo son las estatinas en este escenario clínico. Nos permite extender el uso de los iPCSK9 en pacientes más allá de aquellos pacientes con enfermedad vascular previa. Los resultados tiene la lógica de “mientras más bajo el LDL, menor riesgo de eventos cardiovasculares”, independientemente que utilicemos estos fármacos en pacientes con enfermedad vascular previa.
Link publicación: https://www.nejm.org/doi/full/10.1056/NEJMoa2514428
TERAPIA ANTITROMBÓTICA POST ABLACIÓN POR CATÉTER POR FIBRILACIÓN AURICULAR – Estudio OCEAN
Aún se desconoce si la ablación por catéter de fibrilación auricular, elimina la necesidad de la terapia anticoagulante a largo plazo.
El estudio OCEAN fue un ensayo internacional, abierto, aleatorizado y con eventos ciegos que incluyó, desde Marzo 2016 hasta Julio 2022, 1284 pacientes que fueron sometidos a ablación exitosa por catéter por fibrilación auricular al menos un año antes y tenían un CHA2DS2-VASC de 1 o más (≥2 para mujeres o para pacientes en los cuales la enfermedad vascular era un factor de riesgo).
Las características basales fueron similares en ambos grupos, 66 años de edad promedio, 71% hombres, 19 meses promedio desde la primera ablación por catéter, 69% hipertensos, CHA2DS2-VASC promedio 2.
Los pacientes fueron aleatorizados a recibir aspirina (75-120 mg) (643 pacientes) o rivaroxabán (dosis de 15 mg) (641 pacientes) durante 3 años de seguimiento. Los pacientes fueron sometidos a resonancia magnética (RM) de encéfalo luego del enrolamiento y a los 3 años.
El punto final primario fue un compuesto de stroke, embolia sistémica, o un nuevo stroke embólico (≥1 nuevo infarto de ≥15 mm de tamaño en RM) a los 3 años. El punto final de seguridad fue un compuesto de sangrado fatal o mayor, definido en concordancia con la Sociedad Internacional de trombosis y hemostasia.
En mayo 19, 2022, el comité de seguridad y datos recomendó la suspensión del enrolamiento de pacientes debido a una alta probabilidad que al completar el trial no demostraría el beneficio del rivaroxabán para el punto final primario y a un incremento en el riesgo de sangrado no mayor.
El punto final primario ocurrió en 5 pacientes (0,31 eventos cada 100 pacientes/año) en el grupo rivaroxabán y 9 pacientes (0,66 eventos cada 100 pacientes/año) en el grupo aspirina (riesgo relativo [RR] 0,56; IC 95% 0,19 – 1,65, diferencia absoluta a 3 años, -0,6 puntos porcentuales; IC 95% -1,8 – 0,5; P=0,28).
Nuevos infartos cerebrales de menos de 15 mm ocurrieron en 22 de 56 pacientes (3,9%) en el grupo rivaroxabán y 26/590 pacientes (4,4%) en el grupo aspirina (RR 0,89; IC 95%, 0,51-1,55). Sangrado fatal o mayor (punto final de seguridad) ocurrió en 10 pacientes (1.6%) con rivaroxabán y en 4 pacientes (0,6%) con aspirina (Hazard ratio, 2,51; IC 95% 0,79-7,95) a 3 años. El sangrado clínicamente relevante no mayor ocurrió en 5.5% de los pacientes del grupo rivaroxabán vs 1.6% en el grupo aspirina (Hazard ratio 3.51; IC 95% 1,75-7,03)
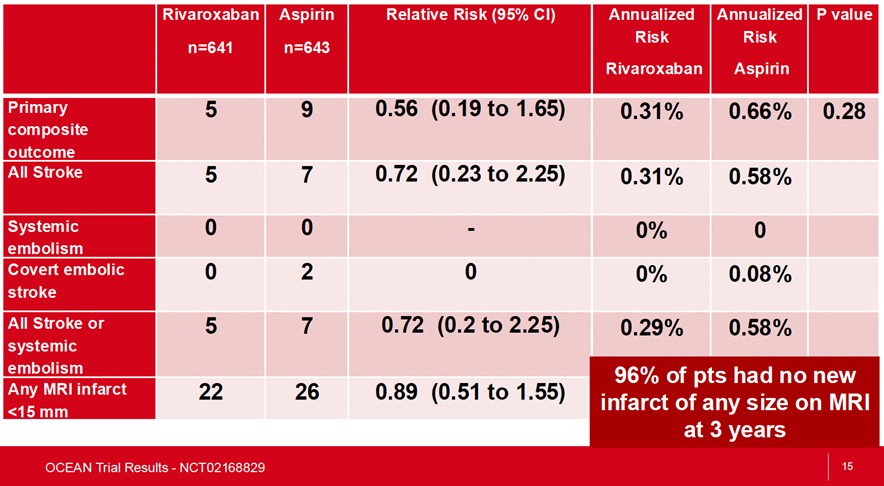
Los autores concluyen que en pacientes que fueron sometidos exitosamente a una ablación por catéter de fibrilación auricular al menos 1 año antes y con factores de riesgo para stroke, el tratamiento con rivaroxabán no resultó en una menor incidencia del compuesto stroke, embolia sistémica, o nuevo episodio de stroke embólico que la aspirina.
Comentario: el estudio es interesante en su hipótesis, por su utilidad en la práctica diaria en pacientes sometidos a ablación por catéter, pero tiene algunas limitaciones. Fue abierto y con pocos eventos, además de ser una cohorte de moderado riesgo de stroke (CHA2DS2-VASC 2). Se utilizó una dosis de 15 mg de rivaroxabán y no se utilizó placebo sino aspirina como comparador. Sin embargo, los resultados parecen demostrar que utilizar rivaroxabán más allá del año de ablación por catéter de FA en pacientes de moderado-bajo riesgo de stroke, no brinda un beneficio clínico adicional, generando además un aumento del sangrado no mayor.
Link a la publicación: https://www.nejm.org/doi/full/10.1056/NEJMoa2509688
CONSUMO DE CAFÉ CAFEINADO O ABSTINENCIA PARA REDUCIR LA FIBRILACIÓN AURICULAR – Estudio DECAF
La cultura general sostiene que el consumo de café (cafeinado) es proarrítmico. Sin embargo, no se ha realizado un ensayo aleatorizado que así lo demuestre y confirme.
El objetivo del estudio DECAF fue determinar si el consumo de café y cafeína comparado con la abstinencia al consumo del mismo tenía efecto sobre la recurrencia de Fibrilación auricular (FA).
Se trató de un estudio prospectivo, abierto, aleatorizado que enroló adultos consumidores de café (actual o previo en los últimos 5 años) con FA persistente, o aleteo auricular con historia de FA, con cardioversión eléctrica planeada. Participaron 5 hospitales de Estados Unidos, Canadá y Australia, entre Noviembre 2021 y Diciembre 2024, con seguimiento hasta Junio 2025.
Los pacientes fueron aleatorizados 1:1 a consumir café cafeinado (al menos 1 taza de café al día) vs abstinencia total de café y sustancias que contienen cafeína por 6 meses.
El punto final primario del estudio fue la detección clínica de recurrencia de FA o aleteo auricular 30 segundos o más a 6 meses. Estos episodios deben ser confirmados por un médico con un ECG, un dispositivo portátil de ECG o un dispositivo implantable de detección.
Se enrolaron 200 pacientes (100 pacientes a consumo de café cafeinado y 100 pacientes a abstinencia de café), con una edad promedio de 69 años, 71% hombres, BMI 30, 65% hipertensos, 27,5% SAOS, 22% insuficiencia cardíaca, 70% bajo tratamiento con betabloqueantes y 52% con antiarrítmicos. El promedio de consumo previo de café fue 7 tazas por semana en ambos grupos. Durante el seguimiento el consumo promedio de café cafeinado fue de 7 tazas vs 0 tazas en el grupo consumo café vs abstinencia.
En el análisis primario la recurrencia de FA o aleteo auricular fue menor en el grupo de consumo de café (47%) que en el grupo abstinencia de café (64%), resultando en un 39% menor probabilidad de recurrencia (Hazard ratio 0,61 [IC 95%, 0,42-0,89] P=0,01). También se observó un beneficio similar en la recurrencia de FA sola. No se reportaron diferencias en los efectos adversos.
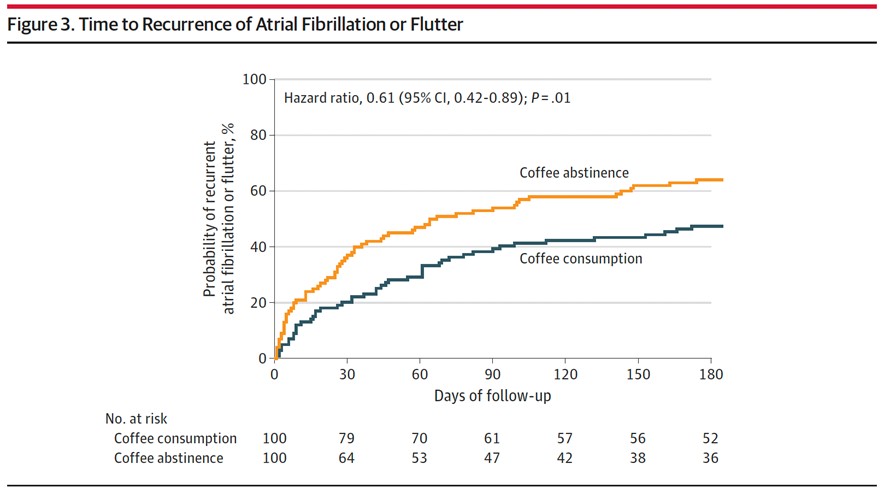
Los autores concluyen que luego de una cardioversión eléctrica, el consumo de café de una taza por día se asoció a menor recurrencia de FA y aleteo auricular comparado con la abstinencia del mismo y productos cafeinados.
Comentario: Este estudio es el primer ensayo aleatorizado que demuestra una reducción en la recurrencia de FA y aleteo auricular con el consumo de café y productos cafeinados, contrario a la creencia general del consumo de café y el efecto proarrítmico, aunque similar a la evidencia demostrada en estudios observacionales previos.
Si bien el estudio presenta limitaciones, los resultados son robustos y tienen una relación fisiopatológica con el posible efecto de la cafeína sobre el efecto adrenérgico, contrarrestando el efecto vagal, sumado al efecto antiinflamatorio y diurético.
Debemos pensar en no prohibir, e inclusive recomendar el consumo de café como posible protector ante la recurrencia de FA y aleteo auricular.
Link a la publicación: https://jamanetwork.com/journals/jama/article-abstract/2841253?utm_campaign=articlePDF&utm_medium=articlePDFlink&utm_source=articlePDF&utm_content=jama.2025.21056
TERAPIA PARA FIBRILACIÓN AURICULAR EN PACIENTES CON IMPLANTE DE STENTS LIBERADORES DE DROGAS
Estudio ADAPT AF-DES
A pesar de las recomendaciones actuales de las guías, la evidencia es escasa para el uso de la monoterapia con anticoagulantes no antagonistas de la vitamina K (NOAC) en pacientes con fibrilación auricular (FA) luego del implante de stents liberadores de drogas (DES).
El estudio ADAPT AF-DES es un ensayo multicéntrico, abierto, de no inferioridad realizado en 32 centros del Corea del Sur. Se asignaron pacientes con FA sometidos al implante de DES al menos un año antes a recibir NOAC monoterapia (apixabán o rivaroxabán según criterio del médico tratante) o terapia combinada (NOAC+clopidogrel). El punto final primario fueron eventos adversos clínicos netos, compuesto por muerte por cualquier causa, infarto de miocardio, trombosis del stent, stroke, embolia sistémica, o sangrado mayor o sangrado no mayor pero clínicamente relevante a 12 meses. El margen de no inferioridad fue 3.0 puntos porcentuales.
Se aleatorizaron 960 pacientes, 482 a recibir monoterapia con NOAC y 478 terapia combinada. La edad promedio fue de 71.1 años, 21.4% eran mujeres.
A 12 meses, el punto final primario ocurrió en 46 pacientes (Kaplan Meier estimado, 9,6%) en el grupo monoterapia y 82 pacientes (Kaplan Meier estimado, 17,2%) en el grupo combinado, con una diferencia absoluta -7,6 puntos porcentuales (IC 95% -11.9—3-3; p<0,001 para no inferioridad) y un Hazard ratio de 0,54 (IC 95% 0,37-0,77; P<0,001 para superiordad). El sangrado mayor o no mayor pero clínicamente relevante ocurrió en 25 pacientes (5.2%) y 63 pacientes (13.2%) en los grupos monoterapia y combinación, respectivamente (Hazard ratio 0,38; IC 95% 0,24-0,60).
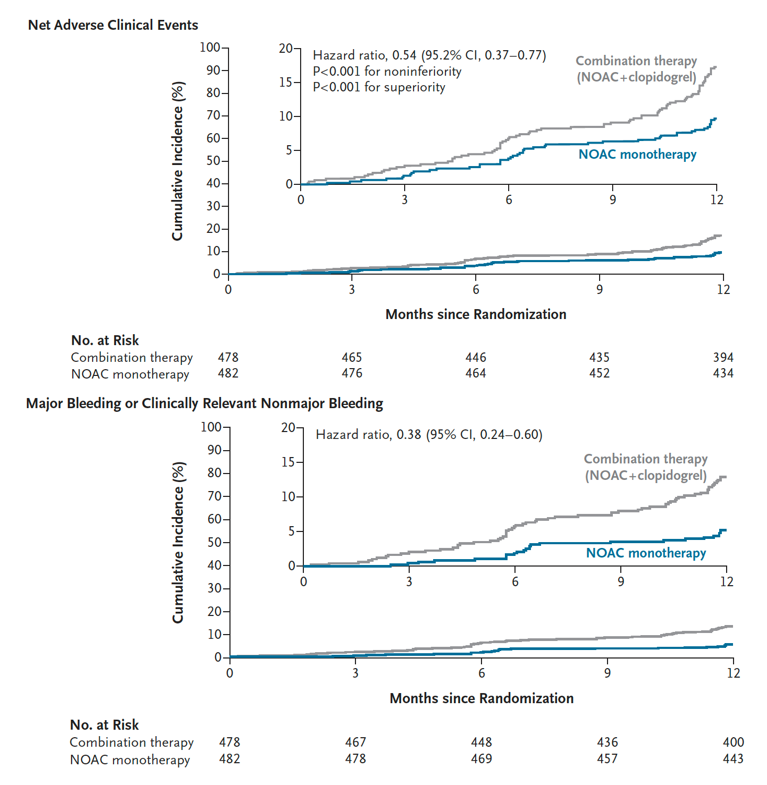
Los autores concluyen que en pacientes con FA e implante de DES al menos un año antes, la monoterapia con NOAC fue no inferior a la terapia combinada en términos de eventos clínicos adversos netos.
Comentario: Los resultados de este ensayo clínico demuestra que la monoterapia con DOAC es no inferior y presenta menor tasa de sangrado en comparación la terapia combinada con DOAC más clopidogrel en pacientes con FA e implante de DES más allá del año de tratamiento. Si bien el estudio fue realizado en un solo país (Corea del Sur), estos resultados son consistentes con ensayos en pacientes con síndrome coronario crónico. Es importante resaltar que los DES utilizados son de 2da y 3ra generación.
Link a la publicación: https://www.nejm.org/doi/abs/10.1056/NEJMoa2512091
BETABLOQUEANTES POST INFARTO DE MIOCARDIO CON FRACCIÓN DE EYECCIÓN NORMAL
Metanálisis del Beta-Blocker Trialists´Collaboratio Study Group
El beneficio de la terapia betabloqueante en pacientes post infarto agudo de miocardio con fracción de eyección conservada (FEc) es incierto.
Este metanálisis incluyó 5 ensayos clínicos abiertos que asignaron pacientes con infarto de miocardio reciente, sin otra indicación de terapia betabloqueante, y fracción de eyección ≥50%, a recibir o no terapia betabloqueante.
El punto final primario fue un compuesto de muerte por cualquier causa, infarto de miocardio o insuficiencia cardíaca. La tasa de eventos se analizó con un modelo de riesgos proporcionales de Cox de efectos fijos de una etapa.
Se incluyeron un total de 17801 pacientes de los ensayos REBOOT (7459 pacientes), REDUCE-AMI (4967 pacientes), BETAMI (2441 pacientes), DANBLOCK (2277 pacientes) y CAPITAL-RCT (657 pacientes). Del total de pacientes, 8831 (49,6%) fueron asignados a recibir betabloqueantes (>90% bisoprolol y metoprolol) y 8970 (50,4%) fueron asignados a no recibir betabloqueantes. La edad promedio fue de 62 años, 20% mujeres, un 45% fue infarto de miocardio con elevación del segmento ST y el 96% recibió terapia de revascularización (94% PCI y 2% CABG). Durante un seguimiento promedio de 3.6 años (rango intercuartilo 2.3-4.6), el punto final primario ocurrió en 717 pacientes (8,1%) en el grupo betabloqueante y 748 (8,3%) en el grupo que no recibió betabloqueantes (hazard ratio [HR] 0,97; IC 95% 0,87-1,07; P=0,54).
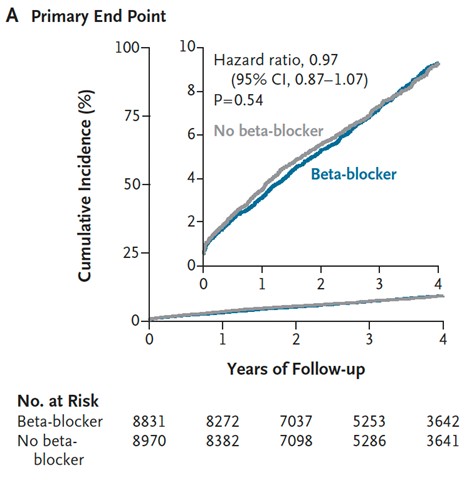
La muerte por cualquier causa ocurrió en 335 pacientes en el grupo betabloqueante y 326 pacientes en el grupo que no recibió betabloqueantes (HR 1,04, IC 95% 0,89-1,21), infarto de miocardio ocurrió en 360 y 407 pacientes, respectivamente (HR 0,89; IC 95% 0,77-1,03) y la insuficiencia cardíaca en 75 y 87 pacientes (HR 0,87; IC 95% 0,64-1,19).
En este metanálisis de 5 ensayos clínicos aleatorizados, la terapia betabloqueante no redujo la incidencia de eventos cardiovasculares combinados en pacientes post infarto agudo de miocardio y fracción de eyección ≥50%.
Comentario: Este metanálisis analiza exclusivamente el uso de betabloqueantes en pacientes post infarto agudo de miocardio y FE ≥50% (preservada) demostrando la ausencia de beneficio de la utilización de esta terapia. Sus resultados son concordantes con la evidencia previa en ensayos clínicos aleatorizados de grandes dimensiones, aunque en muchos de ellos, los pacientes incluidos presentaban FE >40%, incluyendo un subgrupo de FE levemente reducida. Debemos dejar de recomendar los betabloqueantes en pacientes post infarto de miocardio revascularizado y con FE presevada ya que no hay evidencia alguna de beneficio clínico.
Link a la publicación: https://www.nejm.org/doi/full/10.1056/NEJMoa2512686