Infarto de miocardio tipo 2: desafíos contemporáneos en su definición, diagnóstico y manejo
- Dr. Camilo Andrés Gómez Pachón
- marzo 10, 2026
- Editoriales
- Camilo Andrés Gómez Pachón, infarto de miocardio, líderes emergentes
- 0 Comments
El infarto de miocardio tipo 2 (IM2) ha adquirido una relevancia creciente en la práctica clínica moderna, impulsada principalmente por la adopción generalizada de ensayos de troponina cardíaca de alta sensibilidad y por la consolidación conceptual introducida por la Cuarta Definición Universal de Infarto de Miocardio. En este contexto, la revisión de estado del arte publicada por Chapman y colaboradores en European Heart Journal ofrece un análisis exhaustivo y crítico de los principales desafíos que rodean al IM2, abordando su compleja fisiopatología, las limitaciones diagnósticas actuales y los vacíos de evidencia terapéutica que persisten en esta entidad.
A diferencia del infarto de miocardio tipo 1, cuya fisiopatología aterotrombótica ha permitido el desarrollo de estrategias diagnósticas y terapéuticas estandarizadas, el IM2 continúa siendo una entidad heterogénea, difícil de categorizar y, en muchos casos, subestimada en términos de riesgo cardiovascular futuro.
Definición y clasificación: la importancia de distinguir lesión miocárdica e infarto
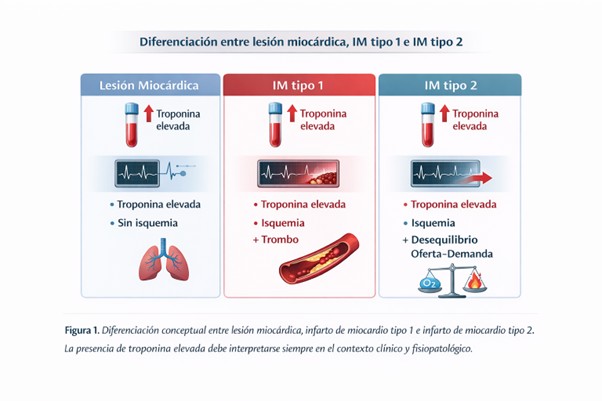
Uno de los pilares conceptuales del artículo es la necesidad de diferenciar con claridad entre lesión miocárdica e infarto de miocardio, una distinción que sigue siendo fuente de confusión en la práctica clínica cotidiana. La elevación de troponina cardíaca por encima del percentil 99 del límite superior de referencia, acompañada de una variación dinámica en mediciones seriadas, define una lesión miocárdica aguda. Sin embargo, este hallazgo bioquímico, por sí solo, no establece el diagnóstico de infarto.
El IM2 se define específicamente por la presencia de lesión miocárdica aguda asociada a evidencia clínica de isquemia miocárdica, en ausencia de aterotrombosis coronaria, como consecuencia de un desequilibrio entre la oferta y la demanda de oxígeno miocárdico. Esta definición resalta el papel central del contexto clínico y subraya que la interpretación aislada de la troponina puede conducir tanto a sobrediagnóstico como a errores terapéuticos, especialmente en pacientes con enfermedades sistémicas agudas.
Heterogeneidad fisiopatológica y etiológica del infarto tipo 2
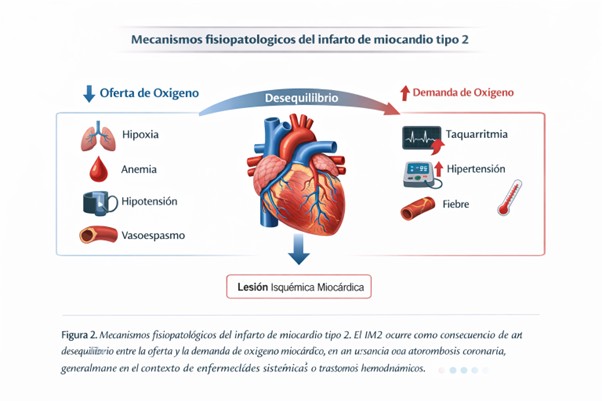
El IM2 no representa una entidad uniforme, sino un síndrome clínico multifactorial que engloba una amplia variedad de mecanismos fisiopatológicos. Chapman et al. proponen una clasificación práctica de las etiologías en tres grandes grupos: mecanismos sistémicos, mecanismos cardíacos y mecanismos coronarios no aterotrombóticos.
Entre los mecanismos sistémicos se incluyen condiciones como hipoxia, anemia, hipotensión o hipertensión severa, todas ellas capaces de reducir la oferta de oxígeno miocárdico o aumentar la demanda metabólica. Los mecanismos cardíacos están dominados por las taquiarritmias, que constituyen la causa más frecuente de IM2, así como por bradiarritmias severas. Finalmente, los mecanismos coronarios no aterotrombóticos incluyen el vasoespasmo, la embolia coronaria y la disección coronaria espontánea.
Esta heterogeneidad etiológica no solo dificulta la estandarización diagnóstica, sino que también se asocia a diferencias pronósticas significativas. Los IM2 secundarios a taquiarritmias tienden a presentar una evolución más favorable, mientras que aquellos asociados a hipoxia, anemia o hipotensión se vinculan con un mayor riesgo de mortalidad a corto y largo plazo, reflejando la gravedad del contexto clínico subyacente.
Biomarcadores y mecanismos de liberación de troponina
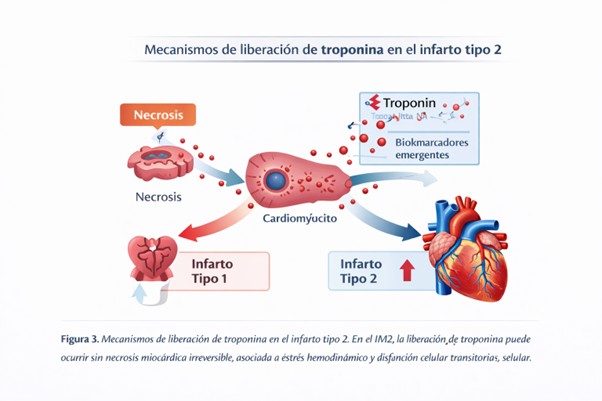
La revisión dedica un análisis detallado a los mecanismos de liberación de troponina en el IM2, un aspecto clave para comprender sus diferencias con el infarto tipo 1. Mientras que en el infarto aterotrombótico predomina la necrosis miocárdica irreversible, en el IM2 se postulan mecanismos alternativos que pueden no implicar muerte celular definitiva.
Entre estos mecanismos se incluyen el estiramiento mecánico del cardiomiocito en situaciones de sobrecarga hemodinámica, la activación de vías de estrés celular inducidas por taquicardia o hipoxia, y la liberación de fragmentos de troponina desde cardiomiocitos viables. Estas observaciones explican, al menos en parte, por qué los niveles máximos de troponina no permiten discriminar de forma confiable entre IM1 e IM2.
El artículo también revisa biomarcadores emergentes con potencial utilidad futura, como el ADN libre circulante específico de cardiomiocitos y los ensayos dirigidos a formas intactas de troponina T. Aunque estos marcadores podrían ayudar a diferenciar lesión reversible de necrosis miocárdica, su uso permanece limitado al ámbito de la investigación y aún no ha sido validado para la práctica clínica rutinaria.
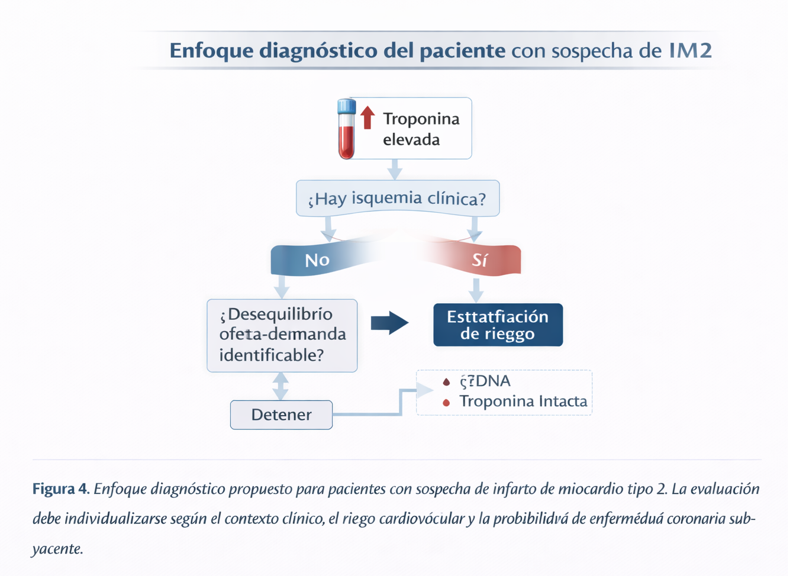
Estratificación de riesgo y evaluación diagnóstica
La correcta evaluación del paciente con sospecha de IM2 requiere una estratificación de riesgo integral, que considere no sólo el evento índice, sino también la susceptibilidad individual al desequilibrio oferta–demanda. Factores como edad avanzada, comorbilidades cardiovasculares, enfermedad coronaria previa, disfunción ventricular y la magnitud del estresor hemodinámico influyen de manera decisiva en el riesgo futuro.
Aunque el diagnóstico de IM2 suele establecerse clínicamente, la revisión subraya que en un subgrupo significativo de pacientes la distinción entre IM1 e IM2 no puede realizarse con certeza sin recurrir a estudios de imagen coronaria. Estudios como DEMAND-MI y DEFINE-TYPE 2 MI han demostrado que una proporción relevante de pacientes con diagnóstico clínico inicial de IM2 presenta enfermedad coronaria obstructiva no reconocida o incluso ruptura de placa.
En este contexto, la tomografía coronaria computarizada emerge como una herramienta diagnóstica útil en pacientes estables, mientras que la angiografía invasiva debe considerarse en aquellos con inestabilidad clínica, isquemia persistente o alta probabilidad pretest de enfermedad coronaria significativa. La ecocardiografía y la resonancia magnética cardíaca también desempeñan un papel relevante en la identificación de disfunción ventricular o diagnósticos alternativos, como miocarditis o miocardiopatía por estrés.
Implicaciones terapéuticas y limitaciones de la evidencia
Uno de los mensajes centrales del artículo es la ausencia de ensayos clínicos aleatorizados específicamente diseñados para evaluar estrategias terapéuticas en el IM2. En consecuencia, el manejo actual se basa en principios generales más que en recomendaciones basadas en evidencia sólida.
La corrección del factor precipitante constituye la piedra angular del tratamiento inicial. Posteriormente, la identificación de enfermedad coronaria subyacente o disfunción ventricular puede abrir la puerta a estrategias de prevención secundaria, como el uso de estatinas, antiagregación simple o terapias dirigidas a la insuficiencia cardíaca, siempre tras una evaluación individualizada del balance riesgo–beneficio.
La revisión enfatiza la necesidad de evitar la extrapolación indiscriminada de las estrategias terapéuticas del infarto tipo 1, particularmente en pacientes con fragilidad avanzada o alto riesgo hemorrágico. Al mismo tiempo, plantea que el IM2 no debe considerarse un evento benigno, dado su elevado riesgo de eventos cardiovasculares futuros.
Relevancia clínica y proyección regional
Desde la perspectiva de América Latina, el IM2 plantea desafíos adicionales relacionados con la alta carga de comorbilidades, la variabilidad en el acceso a métodos diagnósticos avanzados y las limitaciones de recursos sanitarios. En este contexto, la revisión de Chapman et al. refuerza la importancia de un enfoque pragmático, basado en la evaluación clínica cuidadosa y en la identificación de pacientes con mayor probabilidad de beneficiarse de una investigación cardiovascular más profunda.
La generación de evidencia regional y la participación de centros latinoamericanos en estudios prospectivos serán fundamentales para adaptar las estrategias diagnósticas y terapéuticas a nuestras realidades sanitarias y para mejorar el pronóstico de esta población frecuentemente desatendida.
N.º | Punto clave |
1 | El infarto de miocardio tipo 2 (IM2) es un síndrome clínico heterogéneo, resultado de un desequilibrio entre la oferta y la demanda de oxígeno miocárdico, sin aterotrombosis coronaria. |
2 | La elevación de troponina cardíaca no es sinónimo de infarto y debe interpretarse siempre en el contexto clínico y fisiopatológico del paciente. |
3 | Es fundamental diferenciar entre lesión miocárdica e infarto de miocardio, ya que esta distinción tiene implicaciones diagnósticas, pronósticas y terapéuticas. |
4 | En el IM2, la liberación de troponina puede ocurrir sin necrosis miocárdica irreversible, asociada a estrés hemodinámico, hipoxia o disfunción celular transitoria. |
5 | Los biomarcadores actualmente disponibles no permiten diferenciar de forma confiable el infarto tipo 1 del tipo 2. |
6 | Una proporción significativa de pacientes con IM2 presenta enfermedad coronaria subyacente, lo que puede requerir evaluación mediante técnicas de imagen coronaria en casos seleccionados. |
7 | El enfoque diagnóstico del IM2 debe ser individualizado, integrando el contexto clínico, la magnitud del estresor, las comorbilidades y el riesgo cardiovascular global. |
8 | No existen ensayos clínicos aleatorizados específicos que definan el tratamiento óptimo del IM2, por lo que el manejo se basa en la corrección del factor precipitante y la optimización de comorbilidades. |
9 | La extrapolación indiscriminada de estrategias terapéuticas del infarto tipo 1 al IM2 puede ser inapropiada y potencialmente perjudicial en ciertos pacientes. |
10 | En América Latina, el IM2 representa un desafío creciente y subraya la necesidad de generar evidencia regional que permita adaptar las estrategias diagnósticas y terapéuticas a nuestras realidades sanitarias. |
Referencia del artículo comentado
Chapman AR, Taggart C, Boeddinghaus J, Mills NL, Fox KAA. Type 2 myocardial infarction: challenges in diagnosis and treatment. European Heart Journal. 2024. doi:10.1093/eurheartj/ehae803.