Infarto de miocardio reperfundido: Nueva clasificación
- Dr. Jaime Alberto Gomez Rosero
- octubre 10, 2025
- Editoriales
- infarto de miocardio, Jaime Gómez Rosero, líderes emergentes SIAC
- 0 Comments
Introducción
El artículo publicado recientemente en JACC: Advances por Dharmakumar y colaboradores presenta una revisión exhaustiva sobre el infarto agudo de miocardio (IAM) reperfundido y la creación de la nueva clasificación de la Sociedad Canadiense de Cardiología (CCS) basada en estadios de lesión tisular. Esta propuesta busca trascender el enfoque dicotómico tradicional del IAM (STEMI/NSTEMI) y reconocer que no todos los infartos reperfundidos son iguales, pues la extensión y tipo de daño miocárdico condicionan el pronóstico, las complicaciones y, eventualmente, las intervenciones terapéuticas.
Contexto histórico
Antes de la década de 1970, el tratamiento del IAM consistía fundamentalmente en reposo y manejo médico y estaba asociado a una elevada mortalidad. El advenimiento de la reperfusión, inicialmente con trombolíticos y posteriormente con angioplastia primaria, transformó radicalmente la supervivencia a corto plazo. Sin embargo, medio siglo después, la epidemia actual no se centra en la mortalidad intrahospitalaria, sino en las complicaciones crónicas: insuficiencia cardíaca y arritmias malignas, que afectan a muchos pacientes.
Conceptos fisiopatológicos clave
La revisión repasa los hitos de la fisiopatología del IAM:
- Fenómeno de onda de frente: descrito por Reimer y Jennings, demostró que la necrosis progresa desde el subendocardio al subepicardio y puede interrumpirse con reperfusión temprana.
- Lesión por reperfusión: incluye miocardio aturdido, arritmias, obstrucción microvascular, infarto hemorrágico intramiocárdico y el aún debatido “daño letal por reperfusión”.
- Mecanismos de muerte celular: ya no se limitan a la necrosis clásica, sino que incluyen apoptosis, necroptosis, ferroptosis, piroptosis y autofagia, con impacto diferencial en cardiomiocitos, endotelio, fibroblastos y células inmunes.
- Inflamación y reparación: la fase proinflamatoria inicial es necesaria para la cicatrización, pero su persistencia genera remodelado adverso.
Avances diagnósticos
La capacidad de diferenciar lesión reversible de irreversible ha avanzado con técnicas no invasivas:
– ECG: resolución del ST tras reperfusión indica salvamento miocárdico, mientras que la elevación persistente asociada a Q significativa refleja daño irreversible.
– Imagen multimodal: la resonancia magnética cardiovascular se consolida como estándar para detectar la obstrucción microvascular y el infarto hemorrágico.
– Biomarcadores: aunque la troponina sigue siendo el marcador universal, se subraya la necesidad de nuevos biomarcadores específicos para estadios de lesión tisular
Evidencia terapéutica
El artículo revisa múltiples intentos de cardioprotección más allá de la reperfusión:
– Condicionamiento isquémico (pre, post o remoto): eficaz en modelos experimentales, pero con traslación clínica inconsistente.
– Terapias farmacológicas dirigidas: antioxidantes, inhibidores de p38 MAPK, antiinflamatorios dirigidos (ej. canakinumab en CANTOS) o inespecíficos (colchicina). Los resultados han sido heterogéneos, con beneficios limitados y contextuales.
– Nuevas estrategias: reperfusión controlada, uso de soporte ventricular con Impella o terapias con oxígeno supersaturado. La mayoría se encuentra aún en evaluación clínica.
La clasificación CCS de IAM reperfundido
En 2023, la Sociedad Canadiense de Cardiología propuso una clasificación en cuatro estadios progresivos de lesión tisular:
– Estadio 1: IAM abortado, caracterizado por edema miocárdico.
– Estadio 2: necrosis de cardiomiocitos, sin daño microvascular.
– Estadio 3: necrosis más obstrucción microvascular
– Estadio 4: necrosis, obstrucción microvascular e infarto hemorrágico
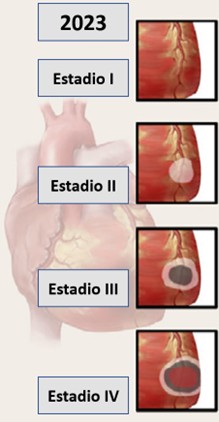
Adaptado del artículo Dharmakumar R, et al. JACC Adv. 2025;4(2):101528.
Cada transición de estadio se asocia con incremento escalonado en el tamaño del infarto y en el riesgo de eventos cardiovasculares mayores (MACE). El estadio 4 representa la forma más grave, con mayor riesgo de remodelado adverso, insuficiencia cardíaca y complicaciones mecánicas.
Perspectivas futuras
La revisión concluye con un llamado a:
– Desarrollar diagnósticos más accesibles (ecocardiografía con contraste, biomarcadores específicos, RNM cardíaca).
– Incorporar inteligencia artificial para predicción de riesgo y diseño de ensayos.
– Adaptar guías internacionales (ACC/AHA/ESC) a la clasificación CCS, integrando la noción de “estadios de lesión tisular” como parte de la definición y manejo del IAM.
Editorial personal
La clasificación CCS del infarto reperfundido representa, sin duda, un avance académico interesante. Ofrece un marco conceptual más profundo que la dicotomía STEMI/NSTEMI, integra más de medio siglo de investigación y abre la puerta a terapias personalizadas. En ese sentido, su mayor valor actual está en el terreno de la investigación y en el diseño de futuros ensayos clínicos.
Sin embargo, la mayoría de las evidencias que la sustentan provienen de estudios preclínicos y de técnicas avanzadas de imagen, especialmente la resonancia magnética cardiovascular, que son inaccesibles para la mayoría de los pacientes en entornos reales, particularmente en Latinoamérica. Sin herramientas diagnósticas simples y costo-efectivas, existe el riesgo de que esta clasificación se convierta en un marco elegante, pero de escasa aplicabilidad clínica.
Otro punto crítico es la traslación terapéutica. Identificar los estadios propuestos no necesariamente cambia la estrategia de manejo en el día a día, y hasta la fecha, la mayoría de los intentos de cardioprotección más allá de la reperfusión han fracasado. En este contexto, existe además el peligro de complejizar innecesariamente un escenario donde lo fundamental sigue siendo garantizar reperfusión rápida y adherencia estricta a las terapias con evidencia sólida.
En conclusión, la clasificación CCS es un avance valioso para investigación, estratificación pronóstica y eventualmente ensayos dirigidos. Pero en la práctica clínica cotidiana, su relevancia inmediata es limitada. La pregunta que debemos hacernos como comunidad es si este marco conceptual logrará trascender más allá de lo académico y traducirse en decisiones que mejoren la vida de nuestros pacientes.