Riesgo arrítmico y muerte súbita en la miocardiopatía hipertrófica
- Dr. Carlos Guamán-Valdivieso
- marzo 3, 2026
- Consejo Cardiomiopatías y Enfermedades del Pericardio, Editoriales
- arritmias, Carlos Guamán-Valdivieso, Consejo miocardiopatías, miocardiopatía hipertrófica, muerte súbita
- 0 Comments
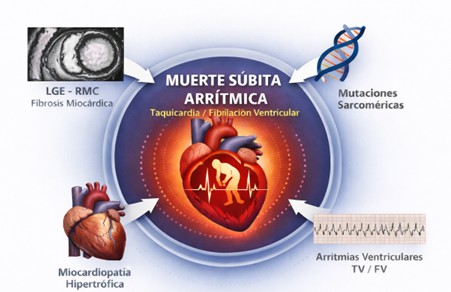
La miocardiopatía hipertrófica (MCH) es una de las enfermedades cardiovasculares hereditarias más frecuentes, con una prevalencia cercana a 1:500 individuos. Su expresión clínica es heterogénea: desde pacientes asintomáticos hasta aquellos con disnea, angina, síncope o insuficiencia cardíaca. A lo largo de su evolución clínica, el riesgo arrítmico y la muerte súbita cardíaca (MSC) constituyen las complicaciones más temidas.
Los cambios estructurales propios de la MCH —hipertrofia miocárdica, desorganización de fibras, fibrosis intersticial y disfunción diastólica— crean un sustrato eléctrico inestable que favorece tanto arritmias supraventriculares como ventriculares. Aunque el riesgo arrítmico global es variable según el fenotipo y la carga de fibrosis, su impacto pronóstico sigue siendo sustancial.
Fibrilación auricular: más que una arritmia asociada
La fibrilación auricular (FA) es la arritmia más frecuente en la MCH, con una incidencia estimada del 20–25%. Sin embargo, esta cifra podría estar subestimada por la limitada implementación del monitoreo electrocardiográfico prolongado.
Su aparición marca un punto de inflexión clínico. La pérdida de la sístole auricular en un ventrículo rígido deteriora el llenado diastólico, reduce el gasto cardíaco y exacerba los síntomas. Además, incrementa el riesgo de accidente cerebrovascular e insuficiencia cardíaca.
En este contexto, la anticoagulación está indicada tras el diagnóstico de FA independientemente de los scores tromboembólicos convencionales, dada su limitada utilidad en esta población. La FA, aunque no se asocia de forma directa con MSC, actúa como marcador de enfermedad avanzada y mayor carga de fibrosis, lo que puede traducirse en mayor riesgo arrítmico ventricular.
Estrategias terapéuticas en el control del ritmo
El abordaje terapéutico es complejo. La ablación con catéter presenta menores tasas de éxito y mayores recurrencias que en la población general, aunque continúa siendo la estrategia más efectiva disponible en pacientes sintomáticos refractarios.
En escenarios seleccionados, la estimulación bicameral o fisiológica, asociada a ablación del nodo auriculoventricular, puede mejorar la estabilidad hemodinámica. La ablación quirúrgica adquiere relevancia cuando se realiza concomitantemente con miectomía septal o cirugía valvular.
Arritmias ventriculares y prevención de muerte súbita
Las arritmias ventriculares sostenidas —taquicardia ventricular o fibrilación ventricular— son el principal mecanismo de MSC. Esta ocurre con mayor frecuencia en pacientes jóvenes, con una incidencia anual aproximada de 0,5–1%.
La estratificación de riesgo es fundamental. Las guías europeas recomiendan el uso del escore HCM Risk-SCD, que estima el riesgo a 5 años e identifica candidatos a cardiodesfibrilador implantable (CDI) en prevención primaria (≥6%). La indicación es absoluta en prevención secundaria.
Aunque los CDI han demostrado beneficio pronóstico, su indicación debe individualizarse considerando las complicaciones como descargas inapropiadas o infecciones, priorizando una programación individualizada.
El papel emergente de la imagen avanzada
La resonancia magnética cardíaca (RMC) ha transformado la estratificación arrítmica. El realce tardío de gadolinio permite cuantificar fibrosis miocárdica, identificando un sustrato arritmogénico más allá del espesor miocárdico, especialmente cuando supera umbrales cuantitativos clínicamente relevantes.
La integración de fibrosis, fenotipo genético, monitoreo electrocardiográfico y variables clínicas configura un modelo de medicina de precisión que redefine el riesgo individual.
Brechas en Latinoamérica
La disponibilidad de RMC, estudios genéticos y evaluación electrofisiológica es limitada en muchos sistemas de salud de la región. A esto se suma la falta de redes multidisciplinarias especializadas.
Adaptar la evidencia a entornos de recursos restringidos constituye un desafío prioritario, impulsando estrategias costo-efectivas de diagnóstico y prevención.
Conclusión
El riesgo arrítmico en la MCH es dinámico y multifactorial. La integración de genética, imagen multimodal —particularmente la cuantificación de fibrosis por RMC— y modelos predictivos ha refinado la prevención de muerte súbita. Sin embargo, persisten brechas en la estratificación individual y en el acceso a tecnologías avanzadas en nuestra región. El futuro se orienta hacia estrategias de medicina de precisión que permitan intervenciones más oportunas y personalizadas.
Bibliografía
- Ommen SR, Ho CY, Asif IM, Balaji S, Burke MA, Day SM, et al. 2024 AHA/ACC/AMSSM/HRS/PACES/SCMR Guideline for the Management of Hypertrophic Cardiomyopathy: A Report of the American Heart Association/American College of Cardiology Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol [Internet]. 2024 Jun 11 [cited 2025 Nov 11];83(23):2324–405. Available from: /doi/pdf/10.1016/j.jacc.2024.02.014?download=true
- Rajan D, Zörner CR, Hansen ML, Tfelt-Hansen J. Arrhythmias and Sudden Death: What is New in Hypertrophic Cardiomyopathy? Card Fail Rev. 2025;11.
Autores:
- Jonathan Melena-Zapata, Sonia Moreta. Posgradistas de Cardiología – Pontificia Universidad Católica del Ecuador
- Carlos Guamán-Valdivieso. Departamento de Cardiología – Hospital Metropolitano. Coordinador del Posgrado de Cardiología, Universidad de las Américas. Quito, Ecuador